Из статьи вы узнаете о причинах и механизме развития мозгового кровоизлияния, симптомах инсульта, помощи больным с ОНМК, последствиях патологии.
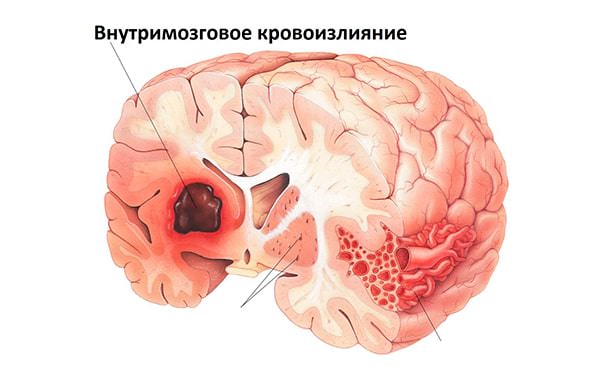
Кровоизлияние в мозг или геморрагический инсульт – это острое нарушение мозгового кровообращения из-за нарушения целостности сосудов в результате стойкой артериальной гипертензии.
Общие ведения о патологии
Кровоизлияние в мозг, или геморрагический инсульт (от лат. insultus – удар) – наиболее тяжелая разновидность нарушений мозгового кровообращения, возникающая в результате разрыва патологически измененных сосудов под действием высокого артериального давления.
Начинается геморрагический инсульт внезапно, иногда предвестниками надвигающегося кровоизлияния в мозг могут быть головная боль, головокружение, прилив крови к лицу, видение предметов в красном свете. Чаще случается днем, на пике физической или эмоциональной активности, во время волнения, при переутомлении.
Геморрагический инсульт поражает, как правило, людей 45–60 лет, в анамнезе которых имеются причинные факторы. Кровоизлияние в мозг несет высокий риск летального исхода и тяжелых необратимых последствий, вплоть до инвалидности. Истонченные стенки сосудов легко разрываются при массированном прорыве крови. Кровь раздвигает ткани мозга и заполняет возникшую полость, образуя внутримозговую гематому (кровяную опухоль), которая оказывает давление на окружающие ткани, вызывает сжатие мозгового ствола и поражение жизненно важных центров.
Нередки кровоизлияния в мозг у новорожденных, которые возникают при трудных и травматичных родах. Самая частая локализация таких кровоизлияний – большие полушария головного мозга и задняя черепная ямка. При кровоизлияниях в мозг у новорожденных в анамнезе, как правило, отмечаются следующие факты: первые роды с общей продолжительностью периода схваток и изгнания 2–3 ч и менее, трудные роды, которые требуют наложения высоких щипцов, крупный плод при относительно малых и ригидных родовых путях.
Геморрагические инсульты составляют 15–20% в структуре заболеваний, связанных с нарушениями мозгового кровообращения. Встречаются с частотой 15–35 случаев на 100 000 населения, и эта цифра постоянно растет.
Инсульт молодеет
Инсульт является одним из самых распространенных заболеваний: ежегодно в мире регистрируется около 6 миллионов случаев этой патологии. По данным медицинской статистики, инсульты происходят почти в 3 раза чаще, чем инфаркты миокарда. Заболевание относится к тяжелым и имеет неутешительный итог: летальность до 40% среди женщин и 25% среди мужчин. Многие пациенты, пережившие инсульт, так и не смогли полностью восстановиться. Предлагаем читателям ознакомиться с некоторыми особенностями, характеризующими эту болезнь.
До недавнего времени риск развития недуга прочно ассоциировался с возрастом старше 65 лет. К сожалению, сейчас это не так: инсульт все чаще диагностируется не только у взрослых в возрасте до 45 лет, но и у детей, в том числе новорожденных. Например, в США кровоизлияния в мозг ежегодно случаются почти у 4000 несовершеннолетних. При инсультах у детей и подростков нередко ставится неправильный диагноз, что усложняет лечение пострадавших. С другой стороны, прогноз для них более благоприятен, чем для взрослых: ткани у молодых лучше регенерируют, такие больные способны полностью восстанавливаться и вести нормальный образ жизни (естественно, при условии своевременного получения квалифицированной помощи).
Употребление томатов снижает риск развития недуга
Установлено, что для любителей помидоров риск развития инсульта снижается почти вдвое. Дело в том, что в состав этих овощей входит ликопин – мощнейший антиоксидант, он уменьшает вязкость крови и снижает вероятность образования тромбов. Особенно радует такой факт: ликопин содержится не только в свежих плодах, но и в продуктах их переработки (томатном соке, пасте, овощных консервах), причем нагревание даже увеличивает его концентрацию в блюдах. Ликопин можно получить (хотя в гораздо меньшем количестве) и из мякоти арбузов, красных и розовых грейпфрутов.
Инсульты чаще случаются зимой
Статистика говорит о том, что наибольшее количество инсультов (в том числе и с летальным исходом) приходится на холодное время года. Для людей, относящихся к старшей возрастной группе, снижение температуры воздуха на 1 °C увеличивает риск развития нарушения мозгового кровообращения почти на 4%. Ученые полагают, что это связано с повышением артериального давления, сжатием просветов сосудов, сгущением крови и затруднением ее перекачки сердцем, которые происходят при похолодании.
Нарушения сна свидетельствуют о вероятности инсульта
Такие явления, как храп или обструктивное апноэ сна, – факторы риска, увеличивающие вероятность развития инсульта. При нарушениях подобного рода мозг спящего начинает страдать от недостатка кислорода. Кроме того, такое состояние ведет к периодическим сбоям сердцебиения, резким колебаниям артериального давления, результатом которых может стать нарушение мозгового кровообращения. Для людей, уже перенесших инсульт, нарушения сна опасны возможностью повторного «удара».
Механизм возникновения заболевания
Кровь в организме человека движется внутри замкнутой системы сосудов, каждый из которых в норме достаточно эластичен и способен выдерживать значительные нагрузки. Однако постепенно сосуды истончаются, становятся хрупкими, проницаемыми и могут в любую минуту разорваться, вызвав кровотечение.
То же происходит и с сосудами мозга, питающими кислородом этот жизненно важный орган. Высокое давление в какой-то момент разрывает сосуд, из-за чего определенное количество крови вытекает, заполняя пространство между тканями мозга. Образовавшаяся гематома сдавливает окружающие ткани, блокируя тем самым их питание, что влечет за собой отек мозга, грубые двигательные, зрительные и речевые нарушения.
Поскольку разрыв сосудов может произойти в любом отделе мозга, геморрагические инсульты принято классифицировать по месту кровоизлияния.
Они бывают:
- Внутримозговые,
- Субарахноидальные (произошедшие под паутинной оболочкой мозга),
- Субдуральные (произошедшие под наружной оболочкой мозга),
- Внутрижелудочковые.
От локализации кровотечения и его интенсивности зависит симптоматика заболевания, а также последствия и перспективы дальнейшего его развития.
По МКБ-10 геморрагический инсульт находится в разделе 160-169 «Цереброваскулярные болезни».
Причины
Причинами кровоизлияний в мозг могут быть факторы, изменяющие толщину и проницаемость сосудистых стенок, а также реологические свойства крови. Наиболее частыми из них являются:
- гипертоническая болезнь в сочетании с атеросклеротическим поражением артерий мозга,
- артериальная гипертензия,
- врожденные сосудистые мальформации головного мозга (ангиомы, аневризмы сосудов мозга),
- церебральный атеросклероз,
- болезни крови (полицитения, лейкозы и т. д.),
- интоксикации, сопровождающиеся геморрагическими диатезами (уремия, сепсис),
- нарушения свертываемости крови (гемофилия, передозировка тромболитиков).
Транспортировку больных с подозрением на кровоизлияние в мозг осуществляют с приподнятой головой.
К факторам риска относятся:
- геморрагические инсульты в семейном анамнезе,
- гипертония, стенокардия, дисциркуляторная энцефалопатия в анамнезе,
- сахарный диабет,
- абдоминальное ожирение,
- склонность к микротромбообразованию,
- курение, злоупотребление алкоголем,
- малоподвижный образ жизни,
- стрессонеустойчивость.
Депрессия является фактором, способствующим развитию инсульта
Согласно результатам обследования более 300 тысяч больных, риск развития инсульта для лиц со склонностью к депрессии выше на 45%. Причина этого явления не выяснена. Ученые предположили, что люди мрачные, слишком серьезно относящиеся к жизненным передрягам, больше, чем весельчаки, подвержены нездоровым привычкам (перееданию, курению, отказу от физической активности). Кроме того, такие люди тяжелее переносят стрессы, что ведет к более существенному износу сосудов головного мозга.
Прием НПВП повышает риск инсульта
Многие наши соотечественники склонны к бесконтрольному приему . Привычка при любой боли использовать анальгетики поддерживается весьма агрессивной (и не всегда добросовестной) рекламой. В то же время большинство людей не имеет представления о том, что НПВП повышают риск развития тромбозов и инсульта. В данном случае склонность к самолечению может сыграть с человеком очень неприятную шутку. Разумеется, держать в доме обезболивающие препараты необходимо, но при их выборе следует посоветоваться с врачом и пройти обследование, чтобы оценить состояние своей сердечно-сосудистой системы. И, конечно же, не стоит их употреблять при всяком недомогании.
Формы
В зависимости от локализации внутримозговые кровоизлияния подразделяют на следующие виды:
- паренхиматозные (интрацеребральные) – кровоизлияния в большие полушария мозга или в структуры задней черепной ямки (мозжечок и ствол головного мозга),
- вентрикулярные – кровоизлияния в желудочки мозга,
- оболочечные – кровоизлияния в межоболочечные пространства головного мозга,
- совмещенные – одновременно поражающие паренхиму мозга, оболочки и/или желудочки.
Оболочечные кровоизлияния, в свою очередь, делятся на:
- субарахноидальные,
- эпидуральные,
- субдуральные.
Совмещенные кровоизлияния делятся на:
- субарахноидально-паренхиматозные,
- паренхиматозно-субарахноидальные,
- паренхиматозно-желудочковые.
Стадии
В течении заболевания выделяют следующие стадии:
- Острейший период – первые 5 дней.
- Острый период – 6–14 дней.
- Ранний восстановительный период – от 3 недель до 6 месяцев.
- Поздний восстановительный период – от 6 месяцев до 2 лет.
- Период стойких остаточных явлений – свыше 2 лет.
Симптомы инсульта
Общим проявлением всех типов внутричерепных кровоизлияний является сильная головная боль. Если больной не потерял сознание, его восприятие реальности будет спутанным. Рвота, тошнота, судороги также наблюдаются в разных вариациях практически во всех случаях. У грудных младенцев может быть покраснение внутренней стороны век, угнетение рефлексов, в том числе сосательного. Однако каждый тип кровоизлияния имеет также ряд отличительных признаков.
Симптомы кровоизлияния в глубокие слои мозга:
- Нарушения дыхания,
- Остановка дыхания,
- Зрачки не реагируют на свет,
- Глазные яблоки смотрят в одну сторону,
- Нарушения сердечной деятельности,
- Паралич одной стороны тела,
- Снижение температуры тела,
- Потеря чувствительности,
- Кома.
При кровоизлиянии в серое или белое вещество мозга наблюдаются:
- Потеря ориентации в пространстве,
- Утрата координации движений,
- Нарушения рефлексов,
- Мышечная слабость,
- Заторможенность или чрезмерное возбуждение нервной системы.
При попадании крови в мозжечок:
- Сильная боль в области затылка,
- Потеря сознания,
- Потеря координации движения,
- Западание головы назад или отклонение ее на одну сторону.
Если происходит паралич мышц лица, то лицо больного деформируется, мышцы перекашиваются в одну сторону. Одна из проверок на наличие инсульта с кровоизлиянием в мозг – просьба к пострадавшему улыбнуться. Также при всех видах кровоизлияний возможны нарушения речи.
Отличие микроинсульта от инсульта
При поражается лишь незначительный участок мозга. Следовательно, не наблюдаются общемозговые проявления. Тем не менее, при микроинсульте возможно появление следующих симптомов:
- Нечеткая походка,
- Необъяснимые приступы депрессии или радости,
- Потеря зрения,
- Снижение мышечной активности ног или рук,
- Повышенный мышечный тонус,
- Судороги.
Наличие двух или более подобных симптомов являются основанием заподозрить у человека микроинсульт. В свою очередь, микроинсульт требует к себе столь же пристального внимания, как и полноценное острое нарушение мозгового кровообращения. Тем более, что со временем у человека, перенесшего микроинсульт, может произойти рецидив в виде полноценного инсульта.
Осложнения
Кровоизлияние в мозг чревато такими осложнениями:
- неразборчивость речи, которая остаётся до конца жизни,
- слабость рук и ног, или же полная неспособность их к двигательным функциям, что приводит к инвалидности,
- смерть человека наступает в случае проникновения большого количества крови в желудочковое вещество мозга. Живыми остаются только половина из числа людей, перенёсших кровоизлияние в мозг.
Диагностика
Диагностика геморрагического инсульта необходима для определения типа заболевания и поражённой области мозга. Данный процесс упрощается тем, что в зависимости от того, в какой части мозга произошло кровоизлияние, и проявляются определённые симптомы.
Если человек находится в сознании и может говорить, врачу необходимо выяснить возможные причины появления такого недуга и как давно были замечены первые признаки. Болен ли человек сахарным диабетом и употребляет или нет алкогольные напитки в больших количествах. После этого необходимо проверить двигательные и умственные способности больного — врач задаёт ему простейшие вопросы, просит выполнить элементарные телодвижения и проверяет чувствительность конечностей.
Для подтверждения диагноза и точной формы недуга проводят:
- КТ и МРТ головы – проводят для детальнейшего изучения строения головного мозга и определения локализации и объёмов скопления крови,
- энцефалографию – чтобы подтвердить или опровергнуть смещение мозга по отношению к черепу под воздействием образовавшейся гематомы,
- люмбальную пункцию, суть которой состоит в том, чтобы взять образец спинномозговой жидкости с целью обнаружить примеси крови,
- ангиографию – если есть подозрение на разрыв аневризмы.
Что делать с больным
Геморрагический инсульт – состояние тяжелейшее, поэтому оно требует безотлагательной медицинской помощи. Вот самые первые обязательные меры:
- Вызвать бригаду «скорой»,
- Уложить больного так, чтобы обеспечить ему приток воздуха и комфортное положение тела,
- При рвоте повернуть голову набок, чтобы избежать заглатывания рвотных масс,
- Положить на голову грелку со льдом или другой холодный предмет,
- Измерить АД,
- Нужно как можно скорее начать лечение – последствия инсульта в этом случае можно значительно облегчить.
У окружающих есть не более трех часов на то, чтобы обеспечить человеку медицинское вмешательство: по истечении этого периода в мозге начинаются уже необратимые изменения.
Особенности терапии
Лечение кровоизлияния в мозг выполняется несколькими способами – медикаментозно и оперативным вмешательством.
Терапия медицинскими препаратами выполняется исключительно неврологом и направлена на:
- стабилизацию артериального давления,
- улучшение свёртываемости крови,
- возобновление нервных тканей,
- уменьшение отёка головного мозга.
Во время стационарного лечения проводится:
- лечебная физкультура с лежачим больным для восстановления двигательной функции,
- курс занятий с логопедом,
- дыхательная гимнастика.
Проводить хирургические мероприятия можно основываясь на нескольких факторах – месте возникновения скопления крови, её объёма и общего состояния здоровья человека. В зависимости от этих показателей, назначается одна из операций:
- транскраниальная — удаление внутримозгового кровоизлияния проводят только в случае неэффективного лечения лекарствами, и если размер гематомы не достиг 3 сантиметров. Наблюдается ярко выраженное смещение. Во время операции проводится трепанация черепа над местом локализации скопления крови,
- стереотаксическая – является щадящим методом, по сравнению с первым. Проводят при необходимости ликвидации труднодоступной гематомы. Данное врачебное вмешательство производится с помощью специального аппарата, который установлен на голове больного. Врач проделывает небольшое отверстие, в два сантиметра в ширину и один в глубину, через которое вводится шпатель, с расположенным на конце отсосом. Через него и высасывается накопившаяся кровь,
- наружное дренирование желудочков – одна часть дренажа помещается в голову пациента, а вторая прикрепляется к ёмкости, в которую и собирается жидкость. Но, несмотря на эффективность лечебных мероприятий, смертность от кровоизлияния довольно высока – умирает примерно половина людей, даже после проведения операций.
Главная причина летального исхода – прогрессирование отёчности мозга. Остальная часть людей становится инвалидами до конца жизни, и лишь немногие люди практически полностью излечиваются от заболевания (в случае своевременного обращения к врачу при появлении первых симптомов и правильно выбранной тактике лечения). Но и у таких людей могут быть проблемы с речью или следы болезни останутся на лице, одна половина которого будет либо обездвижена, либо искривлена.
Последствия кровоизлияния в мозг
При благоприятном исходе, то есть если пациент выживает, на всю жизнь остаются последствия перенесенного инсульта головного мозга. В зависимости от зоны повреждения, это могут быть:
- Паралич, парез — отсутствие или затруднение движения конечностями на одной половине тела,
- Нарушение или полное отсутствие речи,
- Регулярные головные боли,
- Раздражительность, расстройства психики,
- Невозможность самостоятельного передвижения,
- Нарушение координации движений,
- Перекошенность лица,
- Нарушения зрения вплоть до полной его потери,
- Высокое артериальное давление, вплоть до критических состояний.
Вегетативное состояние с отсутствием сознания, речи, памяти, движений, дыхание и сердцебиение при этом сохраняются.
Продолжительность и выраженность последственных симптомов будут зависеть от объема и локализации кровоизлияния. Самыми опасными принято считать первые 3 дня после инсульта, так как именно в этот период происходят тяжелые мозговые нарушения.
Если поражается левая сторона мозга, нарушение работы тела наблюдается на правой стороне — полный или частичный паралич, охватывающий ногу, руку, и даже половину гортани и языка. Для поражения такой локализации характерны ухудшение устной и письменной речи, памяти, нарушение распознавания временной последовательности, человек не может четко выражать мысли, раскладывать на составляющие сложные элементы.
Если поражению подвергается правое полушарие мозга, проявления инсульта будут отображаться на левой стороне. Однако, диагностировать геморрагический инсульт с правой стороны достаточно трудно, так как в этой части мозга расположены центры чувствительности и ориентации в пространстве.
Кома
Развитию комы способствуют ацидоз (повышение кислотности организма), повышение внутричерепного давления, отек головного мозга, нарушение микроциркуляции жидкостей крови и мозга. Кома после обширного кровоизлияния приводит к нарушению работы печени, почек, кишечника и органов дыхания.
Важно! Вывести человека из комы в домашних условиях невозможно – это довольно затруднительно даже в условиях реанимации.
Последствия «удара» можно излечить через много лет
Долгое время считалось, что застарелые последствия инсульта неизлечимы. Опыт применения одного из методов терапии – гипербарической оксигенации – дает надежду пациентам, перенесшим нарушение мозгового кровообращения несколько лет назад. Метод состоит в воздействии на пациентов кислорода, поданного под давлением.
Известно, что уже после нескольких процедур у пациентов начинают восстанавливаться утерянные функции (подвижность конечностей, внятная речь и т. д.). Исследования проводились в основном на людях, страдающих последствиями инсультов в течение 2-3 лет, но есть сведения, что метод эффективен и в отношении пациентов, имеющих более давние повреждения.
Профилактика
Все советы по профилактике инсульта связаны с минимизацией влияния каждого из названных факторов на здоровье.
- Контроль артериального давления. Люди, страдающие артериальной гипертонией, становятся жертвами инсультов особенно часто. Именно у них происходят кровоизлияния в мозг (геморрагические инсульты). Причем возможны два варианта развития событий: либо разрывается один из мозговых сосудов, либо кровь в течение некоторого времени просачивается через его стенку в окружающие ткани. В любом случае высокое артериальное давление (либо скачки давления) играет в этом процессе основную роль. И для гипертоника очень важно держать ситуацию под контролем и регулярно принимать назначенные врачом на оптимальном уровне. На начальной стадии гипертония часто развивается бессимптомно либо проявляется в виде признаков (головная боль, головокружение, сонливость), которые похожи на следствие обычной усталости. Игнорирование первичных симптомов заболевания может привести к геморрагическому инсульту в молодом возрасте.
- Снижение уровня холестерина. Большинство инсультов происходят из-за сужения просвета артерий головного мозга или их полной закупорки (ишемический инсульт). Причиной являются , оседающие на стенках сосудов. Чтобы минимизировать вероятность заболевания, необходимо придерживаться режима питания, предполагающего ограничение потребления жиров. Следует учитывать, что не все жиры вредны для организма (например, очень полезны полиненасыщенные омега-3 и омега-6 жирные кислоты). Людям старше 50 лет рекомендуется периодически сдавать кровь на анализ уровня холестерина.
- Регулярные проверки состояния сердца. Любое нарушение сердечной деятельности (сбой ритма, тахикардия, ишемия и т. д.) создает повышенную нагрузку на стенки сосудов головного мозга и увеличивает вероятность инсульта. Важный фактор в профилактике – контроль состояния сердца. Регулярные ЭКГ, соблюдение постельного режима при гриппе и ОРВИ, систематические физические нагрузки значительно снижают риск развития инсульта.
- Поддержание нормальной массы тела. Для людей, склонных к набору лишнего веса, очень высок риск нарушения обмена веществ. Следствием ожирения нередко становятся сахарный диабет, склеротизация сосудов, изменение реологических свойств крови. Если человек со значительным превышением веса не пытается его снизить, весьма вероятно появление проблем с мозговым кровообращением.
- Профилактика сахарного диабета. По статистике, наличие увеличивает риск инсульта в 2,5 раза. Это неудивительно: у диабетиков часто наблюдаются сбои в работе сердца, лишний вес и плохое состояние стенок сосудов. Кроме того, при нарушении углеводного обмена увеличивается скорость выведения воды из организма, из-за чего повышается густота крови. Во избежание развития инсульта необходимо следить за режимом питания, ограничивать потребление быстрых углеводов и контролировать уровень глюкозы в крови, периодически сдавая соответствующие анализы.
- Управление стрессом. В момент нервного напряжения происходит выброс в кровяное русло большого количества адреналина. Уровень глюкозы резко возрастает, сердце начинает работать более активно, артериальное давление повышается. Возникает одномоментная нагрузка на сосуды, которая может привести к инсульту. Разумеется, полностью исключить стрессы из жизни невозможно, но стоит научиться контролировать свою реакцию на стрессовые ситуации. Людям, склонным к нервозности, может понадобиться консультация врача – он порекомендует успокоительные лекарственные средства.
- Организация режима труда и отдыха. С наступлением садово-огородного сезона количество инсультов возрастает. Причина в том, что дачники, истосковавшиеся по своим участкам, начинают энергично заниматься посадкой и прополкой, забывая, что их организм, за зиму отвыкший от физической нагрузки, может не выдержать столь радикальной перемены.
- В целях профилактики инсульта следует вести здоровый образ жизни. Курение и злоупотребление алкоголем, отсутствие физической активности, работа без выходных и отпусков не менее опасны, чем проблемы с артериальным давлением или обменом веществ.
Инсульт вполне способен убить человека или существенно снизить качество жизни, причем не только самого больного, но и всей его семьи. Необходимо помнить об этом и вести себя ответственно, обращаясь к врачам в случае недомогания.
Прогноз
Постинсультный прогноз разный при разных ситуациях. Если в течение 3 часов после инсульта не оказать пострадавшему медицинскую помощь, вероятность выживаемости становится практически нулевой.
Прогноз кровоизлияния в ствол головного мозга
Чем опасно кровоизлияние в ствол головного мозга? Это самое страшное последствие геморрагического инсульта. Именно эта часть мозга отвечает за функционирование сердца и дыхательной системы.
При таком поражении артериальное давление может снизиться до критических показателей, и скорректировать препаратами его довольно сложно. Шансы выжить при кровоизлиянии в ствол практически равны нулю.
Прогноз после удара мозга у молодых
Шансы выжить и прогноз на выздоровление напрямую будут зависеть от возраста, объема гематомы, состояния комы. Большинство пострадавших, в том числе молодых людей, обречены на пожизненное сопровождение неврологических дефектов. Для максимальной минимализации последствий инсульта должна быть оказана грамотная терапия, особенно в первые недели после инсульта.
В большинстве случаев (до 70%), пострадавшие остаются прикованными к постели и не способными самостоятельно себя обслуживать. Остальные 30% подвергаются менее выраженным последствиям неврологических нарушений — нарушение функции конечностей, движения, зрения, речи, интеллекта и т.д.
Справка: Угроза повторных мозговых кровоизлияний составляет около 4-5%, а при нарушении строения сосудов увеличивается до 7-8%.
Продолжительность жизни молодых людей после геморрагического инсульта будет зависеть от наличия и тяжести сопутствующих заболеваний (сахарный диабет, инфаркт), наличия лишнего веса, длительности тяжелого неврологического дефицита, эффективности проведенного лечения и реабилитации. В благоприятной совокупности этих факторов, человек может прожить до 15-20 лет, а при полном выздоровлении, вести длительную и полноценную жизнь.
Прогноз после удара мозга у пожилых
Обширное кровоизлияние в пожилом возрасте в первые 2-3 дня заканчивается смертью. Но шанс на выживание всё-таки есть. Небольшой процент выживших остаются прикованными к постели до конца жизни.
При более благоприятном прогнозе и менее обширном кровоизлиянии, удается частично избавиться от последствий инсульта в течение 6 месяцев. Большинство пожилых (до 70%) проживают после инсульта 7-8 лет, остальные не доживают и 2 лет.
Сколько живут после мозгового удара?
Геморрагический инсульт заканчивается летально в 60-90% случаев. Наступление смерти возможно в первые 3 суток, когда нарушается дыхательная функция, однако, большинство смертей приходит на вторую неделю. Это происходит из-за гибели мозговых клеток и излития крови в полость черепа. Но если компенсаторные возможности мозга остаются высокими, не произошло его смещения или попадания в костное отверстие, а кровь не прорвалась в желудочки, человек имеет высокую вероятность выжить.
На протяжении первых 2 недель, помимо неврологических патологий, присоединяются нарушение движения больного (обездвиженность), обострение имеющихся заболеваний или присоединение новых — сердечно-сосудистая, почечная, печеночная недостаточности, пневмония, пролежни. Если человек выживает при таком состоянии, то к концу 2-3 недели отек мозга спадает, к этому моменту уже начинают проявляться осложнения после инсульта.
Справка: около 90% пострадавших в состоянии угнетенного сознания (сопора) или комы, несмотря на интенсивную терапию, умирают в течение первых 5 суток.
Источники: , , , , ,