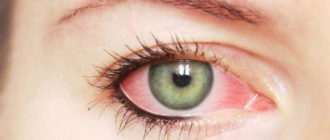
Покраснение внутри глаза – это неспецифическое состояние, приводящее человека к офтальмологу. Это широкая концепция, являющаяся проявлением различных клинических единиц. Причины кровоизлияния в глазу – это компетенция не только офтальмологов, но и педиатров, терапевтов, ряда других специалистов. Повреждения кровеносных сосудов могут предупреждать о серьезных системных расстройствах, заболеваниях. Поэтому при появлении данного состояния, особенно, без очевидной причины, нужно сразу обращаться к врачу. Когда происходит кровоизлияние в глаз, причины и лечение состояния взаимосвязаны. При отсутствии диагностики и устранения симптома, осложнения, последствия могут быть представлены нарушением или даже полной потерей зрения.
Причины
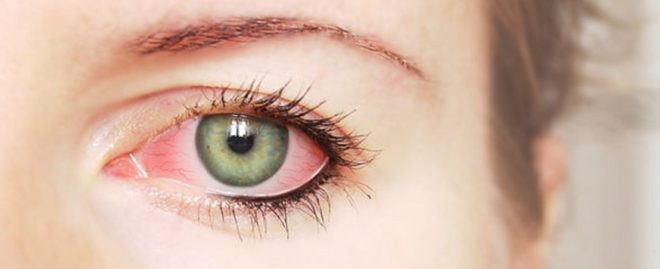
Расширение мелких сосудов сетчатки – это относительно частая проблема, в основном, связанная с раздражением глаз. С другой стороны, среди факторов, вызывающих кровоизлияние в глаз, – различные патологии вплоть до новообразований.
Факторы риска образования кровоизлияния разнообразны:
- Перенапряжение глаз. Длительное напряжение может вызвать покраснение в глазах. Быстрая помощь – отдых, применение глазных капель для увлажнения.
- Аллергия. Расстройство часто проявляется ринитом, ассоциирующимся с покраснением, зудом глаз. Состояние больного усугубляет постоянное трение глаз, приводящее к нарушению целостности сосудов. Лечение – использование противоаллергических лекарств.
- Инородное тело, травма глаза. Раздражение инородным телом, травма, поражающая оболочки глазного яблока, вызывает появление локального воспаления с болью, покраснением.
- Острая глаукома. Приступы глаукомы или повышение давления (например, внутриглазного – ВГД) связаны с болью, покраснением пораженного глаза. Проблема должна решать немедленно, и только специалистами!
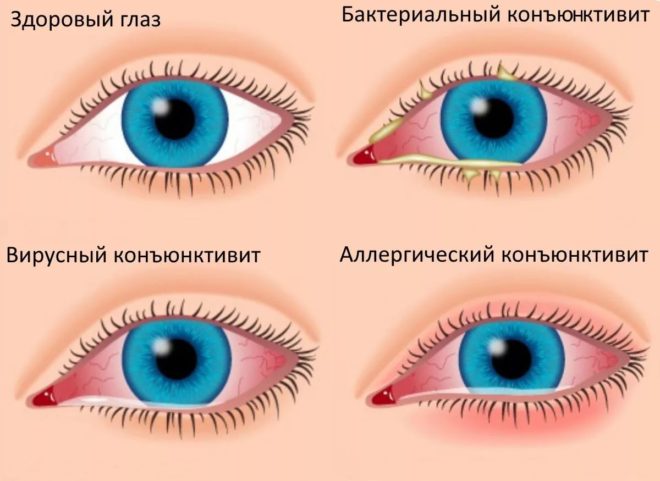
- Конъюнктивит. Воспалительное поражение конъюнктивы обычно приводит к покраснению белковой части глаз.
- Воспаление радужки. Болезнь может вызвать красноту в глазном яблоке, боль, нарушения зрения. Без лечения некоторые формы заболевания чреваты развитием катаракты, глаукомы.
- Кровотечение под конъюнктивой. Под конъюнктивой присутствуют мелкие сосуды, которые могут разорваться, например, при повышении артериального давления (роды, сильный кашель, удушение и т.д.).
- Инфекции. Офтальмологические инфекционные процессы – это относительно частый фактор риска кровоизлияния в глаз, причины и лечение устанавливаются врачом. Пример – инфекционное воспаление, поражающее роговицу.
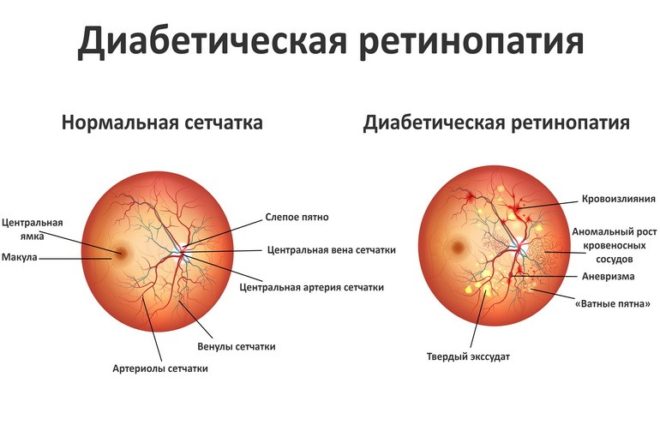
- Диабетическая ретинопатия. Болезнь, поражающая сетчатку глаза. Тяжелая геморрагия между стекловидным телом и сетчаткой чревата ухудшением зрения, слепотой. Состояние связано с диабетом, поэтому с помощью антидиабетической терапии удается устранить и осложнения заболевания.
Кровоизлияние в области век
Кровотечение чаще находится под кожей, чем в самой коже. Из-за тонкой подкожной связки оно могут быть обширными. Веко распухает, не может активно подниматься и опускаться. Нередко присутствует при субконъюнктивальной геморрагии.
Наиболее часто кровоизлияние этого типа возникает вследствие:
- травмы;
- состояния после операций на глазах (на веках, конъюнктиве);
- усложнения венозного оттока при внезапном сжатии грудной клетки;
- внезапного скачка давления (при кашле, судорогах, рвоте и т.д.);
- геморрагического диатеза, сепсиса, лейкемии и т.п.;
- гематомы при переломе черепа.
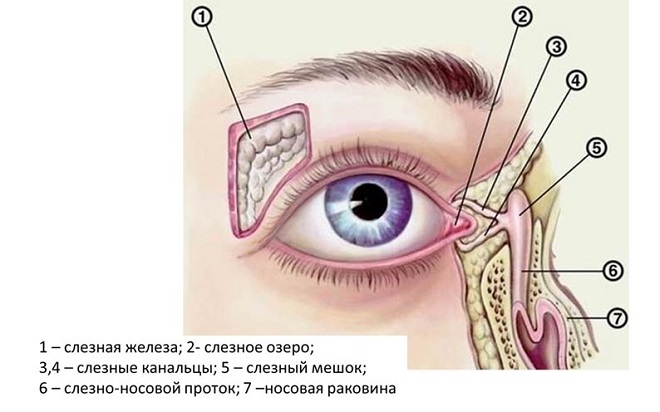
Кровотечение из слезных мешков:
- зондаж слезных протоков;
- опухоли слезных мешков.
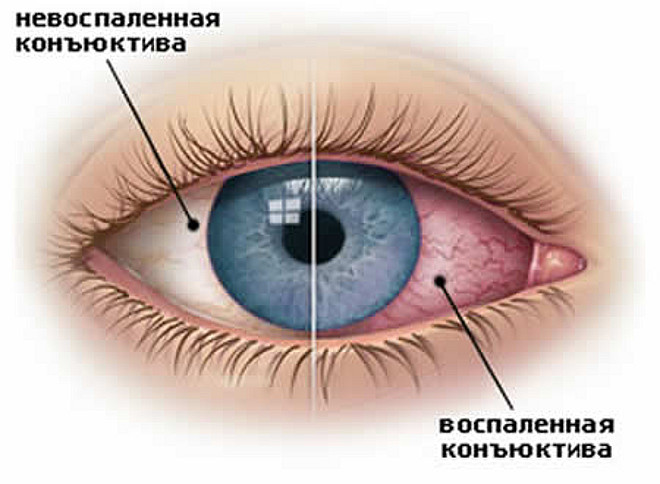
Кровотечение под конъюнктиву
Кровоизлияние под конъюнктиву (субконъюнктивальное) относится к основным видам кровоизлияний в глазу. Оно наблюдается при некоторых конъюнктивитах, механическом или другом раздражении глаз, при повышенной склонности к кровотечениям.
Кровотечение под конъюнктивой чаще всего встречается при внезапном застое в v.jugularis (кашель, рвота и т.д.).
Кровоизлияние, вызванное инородным телом, может скрывать повреждение склеры! Поэтому требуется тщательное обследование внутренней части глаза.
Прогноз самих поражений благоприятный, состояние нормализуется в течение 14 дней.
Причины самопроизвольной субконъюнктивальной суфузии:
- авитаминоз С, геморрагическая пурпура, анемия и др.;
- геморрагический конъюнктивит;
- инфекционные заболевания, вызванные пикорнавирусами;
- мелкие травмы;
- маневр Вальсальвы;
- гипертония;
- лекарства, разжижающие кровь.
Иногда причины кровоизлияния в глаз остаются неопределенными.
Клиническая картина:
- кровоизлияние и конъюнктивальный хемоз;
- фолликулярная реакция;
- отек век;
- выделение секреции;
- отек надпротубулярных лимфатических узлов;
- картина кератита на роговице.
Системные признаки:
- слабость;
- воспаление верхних дыхательных путей.
Лечение подконъюнктивальной геморрагии симптоматическое. В качестве вспомогательного метода назначаются витамины для глаз.
В диагностике учитывается риск саркомы Капоши, начальные признаки которого схожи с проявлениями хронической подконъюнктивальной геморрагии (темно-красный тумор, типичный для больных СПИДом).
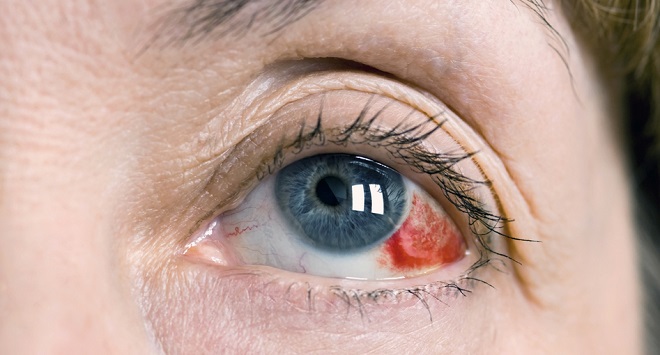
Геморрагия в передней камере
Расстройство характеризуется наличием крови в передней камере. Кровоизлияние может быть очаговым (небольшое) или заполнить всю камеру (обширное). Кровь бывает как жидкой, так и в форме сгустка.
Вследствие повреждения стенок сосудов радужки или цилиарного тела происходит кровотечение – гифема; вызывает кровоизлияние также нарушение целостности увеальных тканей, иридодиализ.
Геморрагическое состояние характерно рецидивами.
Кровоизлияние в передней полости – это фактора риска закупорки трабекул клетками крови, следовательно, вторичного увеличения ВГД.
Кровоизлияние в глаз вызывается следующими болезнями и расстройствами:
- сильное раздражение радужной оболочки;
- центральный тромбоз (геморрагическая глаукома);
- контузия глазного яблока;
- иридодиализ;
- болезни сосудов.
Клиническая картина:
- непосредственное присутствие крови;
- скопление крови в виде темно-красного мениска;
- осаждение эритроцитов (клеток, присутствующих в крови) на дно передней камеры.
При кровоизлиянии офтальмолог назначает гемостатические препараты, локальное промывание.
Геморрагия в области заднего сегмента глаза
Анатомически задний сегмент глаза делится на:
- сетчатку;
- стекловидное тело;
- сосудистую сеть.
При кровоизлиянии в задний сегмент изменяется прозрачность оптического носителя по оптической оси и состояния сетчатки в центре. Субъективные проблемы – острая потеря зрения.
Осложнения – развитие отслойки сетчатки, необратимое поражение стекловидного тела.
Основные этиологические факторы:
- ишемия (неоваскуляризация);
- нарушение сосудистых стенок;
- коагулопатия;
- преретинальное кровотечение – эпимакулярное, ретинальное, субретинальное, хориоидное.
При заднем кровоизлиянии в глазу причины и лечение важно определить максимально быстро. Терапевтические меры включают:
- лазерную фотокоагуляцию;
- витрэктомию pars plana (внутреннюю тампонаду).

Геморрагия в сетчатку и стекловидное тело
Гемофтальм – кровоизлияние, преимущественно, встречающееся при патологических новообразованиях на сосудах сетчатки или сосочках зрительного нерва. Наиболее частое расстройство, вызывающее кровоизлияние, – гипоксия сетчатки, в результате чего бывает появление вазопролиферативного фактора. Глаза кровоточат при следующих состояниях:
- диабет;
- болезнь Илса.
Среди детей группа риска – ретинопатия и васкулит при недоношенности.
Другие причины гемофтальма – системные заболевания:
- лейкоз;
- гемофилия;
- тромбоцитопения.
Гемофтальм может вызвать травму глаза – травматическое кровоизлияние в стекловидное тело и сосуды сетчатки может быть связано не только с прямым механическим повреждением, но также появиться из-за трещин сетчатки при регматогенной отслойке.
Клинические проявления
Характер гемофтальма и других гемморагий в заднем сегменте глаза зависит от состояния сетчатки, размера, очага кровотечения. Чаще всего диагностируются интравитреальные кровоизлияния, характерные постепенным оседанием коагулы. Для преретинальных геморрагий типичен горизонтальный уровень (они отличаются горизонтальной красной полосой). В симптоматике возможно только присутствие мутности, видения падающей сажи или вуали, но также может развиться слепота. Резорбция медленная.
Сосудистые нарушения, вызванные травмами
Кровь в глазу представляет собой каротидо-кавернозный свищ. Речь идет о ненормальной связи между внутренним каротидом и венозным кровообращением, обычно травматического происхождения.
Геморрагия в глаз (кровоизлияние) вызывается разрывом стенки сосуда. Происходит обращение кровотока в верхней орбитальной вене из-за повышенного давления в кавернозном синусе, следовательно, происходит отток крови с орбиты, что приводит к ее накоплению. Это состояние проявляется выпячиванием глазного яблока, хемозом конъюнктивы. Типичная черта – caput Medusae (артериолизированные сосуды конъюнктивы, которые обретают ярко-красный цвет, изменяют форму, расширяются, сильнее наливаются кровью).
Также происходит повышение внутриглазного давления, нарушение сенсорной, моторной иннервации.
Клиническая картина развивается в течение нескольких дней или недель после травмы. Если налился кровью глаз, присутствуют псевдовоспалительные проявления, симптоматика может имитировать орбитоцеллюлит или псевдоопухоль орбиты. Характерный симптом: глаз заплыл, появился шелест, слышимый над височной областью или веком.

Сторона свища проверяется тестом Матаса (шум или шелест исчезают после сдавливания каротиды).
Диагностика
Методы диагностики и лечения кровоизлияния в глаз имеют тесную связь – только после определения причины состояния, принимается решение, что делать, и как лечить геморрагию.
Диагностика проводится путем следующих обследований и тестов:
- исследование остроты зрения на специальных оптотипах;
- биомикроскопическое исследование на щелевой лампе;
- непрямая офтальмоскопия – обеспечивает четкое пространственное изображение сетчатки;
- цветная фотография глазного дна;
- флуоресцентная ангиография и ангиография с индоцианиновой зеленью – для визуализации сосудистых и дегенеративных заболеваний сетчатки, сосудистой сети;
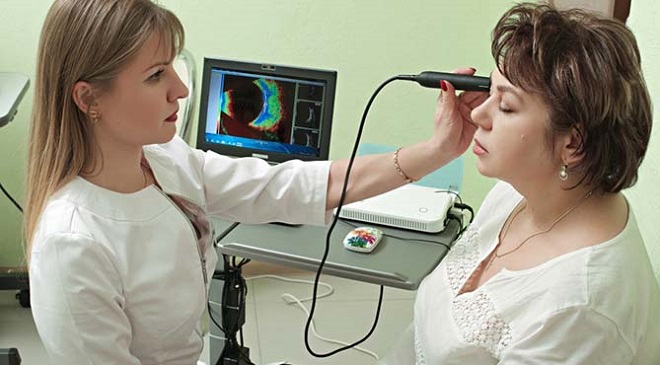
- OCT – оптическая макроскопическая когерентная томография – показывает поперечное сечение сетчатки, сходное с гистологическим сечением, высоту отека, тип, глубину поражения;
- ультразвуковое исследование – сканирование А и B – позволяет исследовать внутриглазные структуры в случае непрозрачных оптических сред (помутнение хрусталика, роговицы, кровотечение и т.д.).
Заболевания, исключающиеся/подтверждающиеся в ходе диагностики:
- диабетическая ретинопатия, пролиферация, нонпролиферация;
- окклюзия центральной вены;
- возрастная макулярная дегенерация;
- травма – тупая, перфорация, КТ, хирургическая;
- ретинальная трещина;
- абляция задней поверхности стекловидного тела;
- геморрагические диатезы;
- экспульсивное кровотечение;
- синдром Терсона (субдуральное, субарахноидальное кровоизлияние);
- вальсальная ретинопатия;
- ретинопатия при остром панкреатите;
- воспаление (цитомегаловирусный ретинит – СПИД, промежуточный увеит, васкулит);
- опухоли.
Методы лечения
При кровоизлиянии в глазу лечение всегда исходит из первичного расстройства. Чаще всего состояние нормализуется до недели без необходимости применения лекарств (можно применить средства народной медицины – ополаскивания глаз отварами ромашки, календулы).
При усталости глаз поможет сон. Если причина геморрагии – аллергия, важно лечить заболевание системно. Терапию можно дополнить применением гистаминных офтальмологических глазных капель.
При синдроме сухого глаза – также являющегося причиной покраснения – используются увлажняющие капли (искусственные слезы); тяжелые формы лечатся с помощью других препаратов (более сильных). Редко требуется хирургическое вмешательство.
Консервативное и лазерное лечение
Показания к применению этого лечебного подхода:
- диабетическая ретинопатия;
- возрастная макулярная дегенерация;
- различные сосудистые заболевания (артериальная и венозная окклюзия, аневризмы);
- метастатические или ревматологические заболевания глаз;
- наследственно-дегенеративные дистрофии.
Для лазерного лечения диабетической ретинопатии, сосудистых заболеваний, дегенерации сетчатки, преимущественно, используется аргоновый и двухчастотный YAG-лазер, наиболее щадящий к сетчатке. Диодный лазер применяется для транспупиллярной термотерапии при возрастной макулярной дегенерации.
Хирургическое лечение
Показания для хирургического вмешательства:
- отслойка сетчатки;
- тяжелые формы диабетической ретинопатии;
- посттравматические состояния.
Чаще всего выполняется витрэктомия pars plana с использованием эндолазера, жидкого перфторуглерода, экспансивного газа, силиконового масла.
При лечении возрастной дегенерации применяются интравитреальные инъекции препаратов (Авастин и т.п.). Различные типы макулярных отеков лечатся интравитреальными инъекциями Триамцинолона.

Постоянные последствия
Воспаление радужной оболочки может вызвать нарушение ее формы, глаукому, катаракту. При сухости глаз постоянное раздражение – это фактор риска повреждения слизистой. Пренебрежение острым приступом глаукомы чревато необратимым повреждением зрительного нерва. Частые офтальмологические воспаления могут вызвать нарушение зрения вплоть до его потери.